
Гиполипидемическая терапия и сердечно-сосудистые риски — какая связь?
В чем состоят препятствия в достижении приверженности?
Какие возможности в изменении текущей ситуации и снижении рисков?
Основными модифицируемыми факторами риска сердечно-сосудистых заболеваний атеросклеротического генеза являются дислипидемия, артериальная гипертензия, курение, сахарный диабет и ожирение. Уровень ХС ЛПНП рекомендуется определять у всех пациентов старше 40 лет как главный показатель оценки сердечно-сосудистого риска [1]. Чем выше сердечно-сосудистый риск, тем более интенсивное воздействие требуется на модифицируемые факторы риска.
Несмотря на важность достижения целевых значений уровня липидов крови, приблизительно четверть пациентов (база Medicare) не получают никакой липидснижающей терапии.
Около четверти пациентов с АССЗ не получают какой-либо гиполипидемической терапии

Однако даже при проведении липидснижающей терапии отмечается недостаточная эффективность имеющихся вариантов лечения. Так, в ходе одного проспективного когортного исследования с участием 165 411 пациентов у 51% участников наблюдали субоптимальный ответ на терапию статинами, определяемый как снижение уровня ХС ЛПНП на < 40% в течение 24 месяцев после начала приема статинов [4].
Низкая приверженность к терапии статинами является важным препятствием достижения целевых уровней ХС ЛПНП
Частота прекращения использования статинов
~ 47%S-9
1 год
~ 53%S - 10-12
≥ 2 лет

Кроме того, ~ 1 из 5 пациентов, прекративший прием статинов, не сообщает об этом свое лечащему врачу13
Примечаниe. ХС ЛПНП — холестерин липопротеинов низкой плотности.
С чем связана низкая приверженность к терапии?
- «Усталость» от лечения (особенно у пациентов с коморбидными заболеваниями). Сложный режим применения различных препаратов может затруднить строгое соблюдение правильных сроков их приема и дозировок [14,15].
- Отсутствие ощущения эффекта лечения. Пациентам может казаться, что, если у них отсутствуют симптомы повышенного уровня ХС ЛПНП, лечение статинами можно прекратить [14,16]. Также причиной того, что значительная часть пациентов решают прекратить прием статинов, служат побочные эффекты (например, мышечные боли) и проблемы с переносимостью принимаемого препарата.
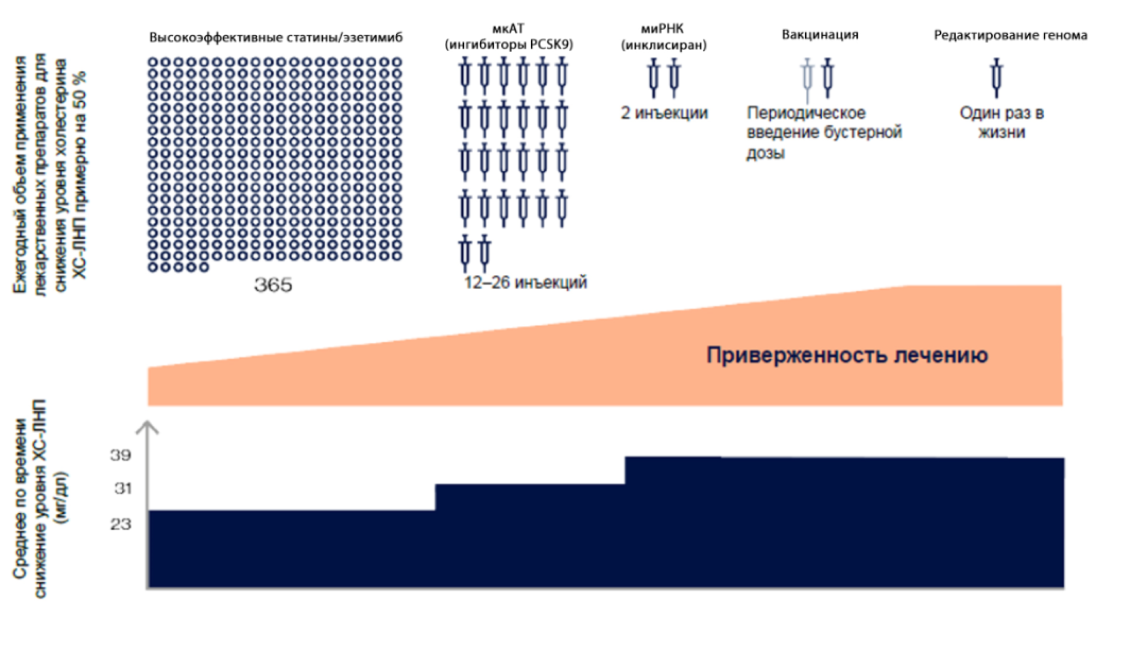
Возможности изменения текущей ситуации — новые стратегии лечения, учитывающие реальные проблемы пациентов.
Источники
- КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ МЗ РК «АТЕРОГЕННЫЕ НАРУШЕНИЯ ЛИПИДНОГО ОБМЕНА (ДИСЛИПИДЕМИИ)» от 07 декабря 2023 года
- Treatment Patterns and LDL-C Outcomes Among Patients With ASCVD Using Lipid-Lowering Therapies. Data on file. Novartis Pharmaceuticals Corp; 2021.
- Non-Interventional Study Protocol HEORUSV201371. Data on file. Novartis Pharmaceuticals Corp; 2020.
- Akyea R.K. et al. Heart. 2019;105(13):975–981.
- Go A.S. et al. Am Heart J. 2017;194:25-38.
- Hess G. et al. Curr Med Res Opin. 2014;30(9):1743-1756.
- Simpson R.J. et al. J Clin Lipidol. 2013;7(5):399-407.
- Reynolds K. et al. Vasc Med. 2020;25(1):3-12.
- Kamal-Bahl S.J. et al. Am J Cardiol. 2007;99(4):530-534.
- Colantonio L.D. et al. JAMA Cardiol. 2017;2(8):890-895.
- Burke J.P. et al. J Clin Lipidol. 2016;10(6):1470-1480.
- Lin I. et al. J Manag Care Spec Pharm. 2016;22(6):685-698.
- Jacobson T.A. et al. J Clin Lipidol. 2019;13(3):415-424.
- Wei M.Y. et al. Clin Lipidol. 2013;7(5):472–483.
- Benjamin E.J. et al. Circulation. 2019;139(10):e56–e528.
- Lansberg P. et al. Vasc Health Risk Manag. 2018;14:91–102.
- Brandts J. et al. Circulation. 2020;141:873–876.